Published in প্রথম আলো on Thursday 14 May 2020
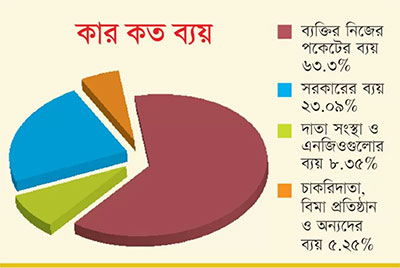
বাংলাদেশের স্বাস্থ্য খাতে বরাদ্দ বাড়ানো দীর্ঘদিনের দাবি। চলতি ২০১৯-২০ অর্থবছরে মোট দেশজ উৎপাদনের বা জিডিপির মাত্র শূন্য দশমিক ৯ শতাংশ এবং মোট বাজেট ব্যয়ের ৪ দশমিক ৯ শতাংশ বরাদ্দ করা হয়েছে। বাংলাদেশের ১৭ কোটি মানুষের জন্য এই পরিমাণ খুবই অপ্রতুল। চলতি অর্থবছরে এ খাতে মাথাপিছু বরাদ্দ মাত্র ১ হাজার ৫৩৭ টাকা। এ কারণে মানুষকে নিজের পকেট থেকে প্রায় ৬৬ শতাংশের মতো খরচ করতে হয়। অর্থাৎ স্বাস্থ্যের পেছনে ১০০ টাকা খরচ হলে সরকারি সহায়তা পাওয়া যায় ৩৪ টাকা এবং বাকি ৬৬ টাকা রোগী নিজে বহন করে। এটি হয়তো বেসরকারি স্বাস্থ্যসেবার সক্ষমতা যাদের আছে তাদের জন্য কোনো সমস্যা নয়। কিন্তু স্বাস্থ্য চাহিদা মেটাতে এই অর্থের সংকুলান করাটা জনসংখ্যার বৃহত্তর অংশের জন্য বেশ কঠিন।
অবশ্য স্বাস্থ্য সম্পর্কিত কিছু লক্ষ্য অর্জনে বাংলাদেশের যে প্রশংসনীয় অগ্রগতি হয়েছে, সেটি না বললেই নয়। যেমন আমাদের প্রত্যাশিত গড় আয়ুষ্কাল ২০১৭ তে এসে ৭২ বছরে উন্নীত হয়েছে, যা ২০০৫ সালে ছিল ৬৫.২ বছর। ২০১৭ সালে শিশুমৃত্যুর হার প্রতি হাজারে ২৪ জনে দাঁড়ায়, যা ২০০৫ সালে ছিল ৫০ জন। পাঁচ বছরের নিচে শিশুমৃত্যুর হার ২০০৫ সালে ছিল প্রতি হাজারে ৬৮ জন, যেটি ২০১৭ সালে কমে দাঁড়ায় ৩১ জনে। আর ২০১৭ সালে প্রতি এক লাখ জীবিত জন্মের মধ্যে মাতৃমৃত্যুর অনুপাত কমে দাঁড়িয়েছে ১৭২ জনে, যা ২০০৫ সালে ছিল ৩৪৮ জন। টিকাদানের পরিধি এবং গর্ভনিরোধক সামগ্রী ব্যবহারের হার বাড়ানো, ডায়রিয়া ও যক্ষ্মা নিয়ন্ত্রণ প্রভৃতি বাংলাদেশের স্বাস্থ্য খাতে উল্লেখযোগ্য অর্জনের মধ্যে কয়েকটি।
এসব অর্জন সম্ভব হয়েছে সরকার, বেসরকারি খাত, বেসরকারি উন্নয়ন সংস্থা এবং উন্নয়ন অংশীদারদের প্রণীত কিছু লক্ষ্যভিত্তিক নীতি এবং এই খাতে বিনিয়োগের কারণে। সাম্প্রতিক কয়েকটি নীতির মধ্যে রয়েছে ‘জাতীয় স্বাস্থ্য নীতি ২০১১’ । এই নীতিতে স্বাস্থ্যকে নাগরিকের অধিকার হিসেবে স্বীকৃতি দেওয়া হয়েছে।
এর লক্ষ্য হচ্ছে সবার জন্য উন্নত স্বাস্থ্য সুবিধা নিশ্চিত করা এবং সবার জন্য প্রাথমিক স্বাস্থ্য এবং জরুরি সেবা জোরদার করা। এ ছাড়া এই নীতি লিঙ্গ, অক্ষমতা এবং দারিদ্র্যনির্বিশেষে সবার জন্য সমান স্বাস্থ্যসেবা নিশ্চিতকরণে সমর্থন প্রদান করে। অন্যান্য গুরুত্বপূর্ণ উদ্যোগের মধ্যে রয়েছে স্বাস্থ্য, জনসংখ্যা ও পুষ্টি খাতের কর্মসূচি, যার মেয়াদ ২০১৭ থেকে ২০২২ সাল পর্যন্ত। এর উদ্দেশ্য হচ্ছে ‘সর্বজনীন স্বাস্থ্যসেবার আওতা বৃদ্ধি’ এবং স্বাস্থ্য সম্পর্কিত টেকসই উন্নয়ন লক্ষ্য অর্জন করা। আরেকটি হচ্ছে ২০১২ থেকে ২০৩১ সাল পর্যন্ত স্বাস্থ্যসেবা অর্থায়নের কৌশলপত্র। এর উদ্দেশ্য হচ্ছে ব্যক্তি খাতে স্বাস্থ্যসেবা পাওয়ার খরচ ২০৩২ সালের মধ্যে ৩২ শতাংশে কমিয়ে আনা এবং ২০৩২ সালের মধ্যে স্বাস্থ্য বাজেট জাতীয় বাজেটের ১৫ শতাংশে উন্নীত করা। এ ছাড়া গ্রামাঞ্চলে মানুষের দোরগোড়ায় প্রাথমিক স্বাস্থ্যসেবা পৌঁছে দেওয়ার উদ্দেশ্যে প্রতিষ্ঠা করা হয়েছে কমিউনিটি ক্লিনিক ।
শুধু সম্পদের সংস্থান নয়, এর চেয়েও বেশি কিছু দরকার
বাংলাদেশের স্বাস্থ্য খাতের ঝুঁকিগুলো মোকাবিলার জন্য সম্পদ বরাদ্দ এবং নীতিনির্ধারণ একটি মাত্র অংশ । কিন্তু এর বাইরেও এই খাতে আরও অনেক বৃহত্তর সমস্যা রয়েছে। যেমন যে ব্যয় এই খাতে করা হচ্ছে তার গুণগত মান নিশ্চিত করা; কে কত পাচ্ছে, কত সম্পদ অপচয় হচ্ছে, মানবসম্পদ পরিস্থিতির কী অবস্থা; কী ধরনের ব্যবস্থাপনা, নিয়ন্ত্রণকৌশল ও সুশাসনের ব্যবস্থা রয়েছে এবং এর জবাবদিহি পদ্ধতির ধরন কী।
বর্তমানে সমাজের বিভিন্ন স্তরের স্বাস্থ্য সম্পর্কিত ফলাফলগুলো থেকে বোঝা যায় যে বিদ্যমান জনস্বাস্থ্য ব্যবস্থা থেকে প্রত্যেকে সমানভাবে উপকৃত হচ্ছে না। দরিদ্র জনগোষ্ঠীর জীবনমানের ধরন, নিরাপদ ও স্বচ্ছ পরিবেশের অভাব এবং নিম্নমানের স্বাস্থ্যসেবার কারণে আরও বেশি অসুস্থ হওয়ার সম্ভাবনা থাকে। এই কারণে কোভিড-১৯-এর মতো স্বাস্থ্যসংকটের সময় তারা সবচেয়ে বেশি ঝুঁকির মধ্যে রয়েছে। কিন্তু তার পরও তারা স্বাস্থ্যসেবা পাওয়ার ক্ষেত্রে কোনো অগ্রাধিকার পায় না।
 স্বাস্থ্য খাতে ব্যবস্থাপনা আরেকটি গুরুত্বপূর্ণ বিষয়। নার্স, মিডওয়াইফ এবং মেডিকেল টেকনোলজিসের ব্যাপক ঘাটতি রয়েছে। ১ হাজার ৫৮১ জন লোকের জন্য রয়েছেন একজন নিবন্ধিত চিকিৎসক। গ্রামীণ, প্রত্যন্ত এবং দুর্গম অঞ্চলগুলোতে চিকিৎসকশূন্যতার হার বেশি। অনুপস্থিতিও অনেক বেশি। শুধু বেশি বেতনই চিকিৎসকদের তাঁদের কর্মস্থলে থাকতে আকৃষ্ট করতে পারে না। সেখানে দরকার ভালো মানের শিক্ষা এবং অন্যান্য সুযোগ-সুবিধা। এটি অবশ্য বিকেন্দ্রীভূত উন্নয়ন নীতিমালার মতো বৃহত্তর বিষয়ের সঙ্গে সম্পর্কিত, যা বর্তমানে অনুপস্থিত। অনেক সরকারি হাসপাতালে সরঞ্জাম পাওয়া গেলেও প্রযুক্তিবিদ বা অবেদনবিদের পদ খালি রয়েছে। নিয়োগ ও তাঁদের ধরে রাখা দুটোই গুরুত্বপূর্ণ। এর পাশাপাশি সমানভাবে গুরুত্বপূর্ণ হচ্ছে স্বাস্থ্যকর্মীদের প্রশিক্ষণ ও দক্ষতা উন্নয়ন। এমনও অনেক ঘটনা রয়েছে যেখানে স্বাস্থ্য সরঞ্জাম থাকলেও সেগুলো চালানোর মতো সঠিক জ্ঞানসম্পন্ন কাউকে পাওয়া যায় না। যখন এসব সরঞ্জামের ওপর ধুলা জমে সেগুলোর পরিচালনক্ষমতা হারিয়ে যায়, তখন রোগীরা মারা যায় অবহেলায়।
স্বাস্থ্য খাতে ব্যবস্থাপনা আরেকটি গুরুত্বপূর্ণ বিষয়। নার্স, মিডওয়াইফ এবং মেডিকেল টেকনোলজিসের ব্যাপক ঘাটতি রয়েছে। ১ হাজার ৫৮১ জন লোকের জন্য রয়েছেন একজন নিবন্ধিত চিকিৎসক। গ্রামীণ, প্রত্যন্ত এবং দুর্গম অঞ্চলগুলোতে চিকিৎসকশূন্যতার হার বেশি। অনুপস্থিতিও অনেক বেশি। শুধু বেশি বেতনই চিকিৎসকদের তাঁদের কর্মস্থলে থাকতে আকৃষ্ট করতে পারে না। সেখানে দরকার ভালো মানের শিক্ষা এবং অন্যান্য সুযোগ-সুবিধা। এটি অবশ্য বিকেন্দ্রীভূত উন্নয়ন নীতিমালার মতো বৃহত্তর বিষয়ের সঙ্গে সম্পর্কিত, যা বর্তমানে অনুপস্থিত। অনেক সরকারি হাসপাতালে সরঞ্জাম পাওয়া গেলেও প্রযুক্তিবিদ বা অবেদনবিদের পদ খালি রয়েছে। নিয়োগ ও তাঁদের ধরে রাখা দুটোই গুরুত্বপূর্ণ। এর পাশাপাশি সমানভাবে গুরুত্বপূর্ণ হচ্ছে স্বাস্থ্যকর্মীদের প্রশিক্ষণ ও দক্ষতা উন্নয়ন। এমনও অনেক ঘটনা রয়েছে যেখানে স্বাস্থ্য সরঞ্জাম থাকলেও সেগুলো চালানোর মতো সঠিক জ্ঞানসম্পন্ন কাউকে পাওয়া যায় না। যখন এসব সরঞ্জামের ওপর ধুলা জমে সেগুলোর পরিচালনক্ষমতা হারিয়ে যায়, তখন রোগীরা মারা যায় অবহেলায়।
যেহেতু বরাদ্দকৃত সম্পদের একটি উল্লেখযোগ্য অংশ ভৌত অবকাঠামো উন্নয়ন, বেতন ও ভাতার জন্য যায়, তাই বাজেট বরাদ্দ থেকে রোগীদের জন্য প্রকৃত উপকারিতাও অনেক কম থাকে। স্বাস্থ্য বাজেটের অপব্যবহারের প্রচলিত একটি উৎস হলো সরঞ্জামাদি সংগ্রহ বা প্রকিউরমেন্ট এবং অবকাঠামো নির্মাণের জন্য বাজেট। চিকিৎসক এবং স্বাস্থ্য খাতের পেশাদারেরা চিকিৎসা সরঞ্জাম কীভাবে সংগ্রহ করা হয়, কারা চুক্তি পায়, সরঞ্জামগুলোর জন্য কী ধরনের বা কীভাবে মূল্য নির্ধারণ করা হয় এবং কত সম্পদ নষ্ট হয়, তা আরও ভালোভাবে জানেন। যেসব চিকিৎসক অনিয়মের বিষয়টি তুলে ধরার চেষ্টা করেন, তাঁদের প্রায়ই শাস্তি হিসেবে বদলি করার ব্যবস্থা নেওয়া হয়।
তাই সম্পদ ব্যবহারের দক্ষতা নিশ্চিত করতে সম্পদের অপচয় হ্রাস করতে হবে এবং বাজেট পরিচালনা এবং ব্যবস্থাপনার উন্নতি সাধন করতে হবে। গত পাঁচ বছরের স্বাস্থ্য সম্পর্কিত সব সংগ্রহ পদ্ধতির ওপর একটি নিরীক্ষা করলে ভালো ধারণা পাওয়া যাবে। স্বাস্থ্য মন্ত্রণালয় বা সরকারি হিসাব সম্পর্কিত সংসদীয় স্থায়ী কমিটি সরকারি সম্পদের জবাবদিহির সংস্কৃতি প্রতিষ্ঠার জন্য এই মহৎ প্রক্রিয়াটি শুরু করতে পারে। দুর্নীতির এই দুষ্ট চক্রটি ধ্বংস না করা গেলে এবং স্বাস্থ্যসেবা দেওয়ার ক্ষেত্রে জবাবদিহির ব্যবস্থা করা না গেলে স্বাস্থ্যসেবার উন্নতি তেমনটা আশা করা যায় না।
দুঃখজনক হলেও সত্য, বাজেটে বরাদ্দ কম,তথাপিও সেই বরাদ্দ স্বাস্থ্য খাতের সামগ্রিক সক্ষমতার অভাবে পুরোপুরি ব্যবহৃত হয় না। সেই কারণে পরবর্তী বছরের বরাদ্দও নিয়মমাফিক খুব একটা বাড়ে না। যেমন চলতি অর্থবছরের প্রথম ৯ মাসে স্বাস্থ্যসেবা বিভাগ মাত্র ২৬ দশমিক ৭১ শতাংশ বাস্তবায়ন করতে পেরেছে। আর স্বাস্থ্যশিক্ষা এবং পরিবারকল্যাণ বিভাগ বাস্তবায়ন করতে পেরেছে মাত্র ২৪ দশমিক ৯৪ শতাংশ। এর বিপরীতে প্রকল্প বাস্তবায়নের জাতীয় হার হচ্ছে ৪৫ দশমিক শূন্য ৮ শতাংশ। সে জন্য আগামী ২০২০-২১ অর্থবছরের বাজেটে করোনা ভাইরাসের অভিঘাত সত্ত্বেও স্বাস্থ্য খাতে উন্নয়ন বরাদ্দ বাড়ার বদলে কমে যাচ্ছে ।
বাংলাদেশের অর্থনীতি যেমন এগিয়ে চলছে, স্বাস্থ্যসেবার পরিষেবাগুলোও বেসরকারি খাতের মাধ্যমে প্রসারণ ঘটছে। এর গুণমান নিশ্চিত করার জন্য সরকারের উচিত কার্যকরভাবে এই খাতের নিয়ন্ত্রণ ও পর্যবেক্ষণ করা। কারণ স্বাস্থ্যসেবার গুণমান এবং ব্যয় অনেকটাই পরিবর্তিত হয় এসব নিয়ন্ত্রণহীন বেসরকারি স্বাস্থ্যসেবা সরবরাহকারীদের মাধ্যমে। বেসরকারি স্বাস্থ্যসেবা ব্যবস্থাকে সামগ্রিক জাতীয় স্বাস্থ্য ব্যবস্থার মধ্যে সমন্বয় করতে হবে। স্বাস্থ্য ও পরিবারকল্যাণ মন্ত্রণালয় দ্বারা শক্তিশালী পর্যবেক্ষণ ব্যবস্থার মাধ্যমে ওষুধজাত পণ্যের গুণগত মানও পর্যবেক্ষণ করা দরকার।
এর সঙ্গে সম্পর্কিত বিষয় হচ্ছে স্বাস্থ্যসেবা ব্যবস্থায় সুশাসন নিশ্চিত করা। স্বাস্থ্য ব্যবস্থায় একাধিক সংস্থা জড়িত। তাদের ওপর নজরদারি করা প্রয়োজন। তাই একটি বিকেন্দ্রীভূত শাসন কাঠামো প্রতিষ্ঠা করা উচিত, যা স্থানীয় পর্যায়ের প্রয়োজন মেটাতে সক্ষম হবে এবং সব অংশীদারির কাছে দায়বদ্ধ থাকবে।
স্বাস্থ্য ব্যবস্থার মধ্যে আরেকটি অবহেলিত দিক হচ্ছে উন্নত স্বাস্থ্য গবেষণার জন্য নগণ্য সম্পদের বরাদ্দ। স্বাস্থ্য গবেষণা প্রতিষ্ঠান ও মেডিকেল কলেজগুলোকে উন্নতমানের এবং অত্যাধুনিক প্রযুক্তির জন্য অর্থ বরাদ্দ করা উচিত।
ডেটা বা উপাত্তকে এ সময়কার ‘নব্য খনি’ হিসেবে বিবেচিত করা হয়। এটি বর্তমান পরিস্থিতির ওপর একটি প্রকৃত চিত্র তুলে ধরে এবং আরও উন্নত নীতিমালা তৈরি করতে সহায়তা করে। স্বাস্থ্য খাতে একটি বিশাল ডেটা বা তথ্যবিভ্রাট রয়েছে। বেশির ভাগ স্বাস্থ্য সম্পর্কিত তথ্য নিয়মিত হালনাগাদ হয় না। যার কারণে স্বাস্থ্য খাতের প্রকৃত অবস্থা বোঝা ও পর্যবেক্ষণ করা যায় না। স্বাস্থ্য সম্পর্কিত বিষয়গুলো নিয়ে গবেষণা এবং বিশ্লেষণের ক্ষেত্রে তথ্যের সীমাবদ্ধতা বড় বাধা হয়ে দাঁড়ায়।
স্বাস্থ্যসংকট মোকাবিলায় আমরা কতটা অসহায় এবং অপ্রস্তুত বর্তমান কোভিড-১৯ সংকট এটাই প্রমাণ করে। সীমাবদ্ধতাগুলো অনেক ক্ষেত্রেই স্পষ্ট—যেমন টেস্টিং কিট, ভেন্টিলেটর, হাসপাতালের বিছানা এবং হাসপাতালে নিবিড় পরিচর্যা ইউনিট (আইসিইউ) থেকে শুরু করে চিকিৎসক এবং স্বাস্থ্যকর্মীর সংখ্যার অপ্রতুলতা। এটি অবশ্যই স্বাস্থ্য খাতে আরও বেশি বিনিয়োগের প্রয়োজনীয়তা তুলে ধরে। স্বাস্থ্য খাতে সরকারি বড় বিনিয়োগ ছাড়া সবার জন্য সাশ্রয়ী ও গ্রহণযোগ্য স্বাস্থ্যসেবা নিশ্চিত করা যায় না এবং স্বাস্থ্যসেবার সুফল ভোগের ক্ষেত্রে অসমতা হ্রাস করা যায় না। আমরা যদি অর্থনৈতিক প্রবৃদ্ধি বজায় রাখতে চাই, তবে অবশ্যই প্রত্যেকের জন্য সর্বজনীন এবং ভালো মানের স্বাস্থ্যসেবা সরবরাহ করতে হবে। কিন্তু কোভিড-১৯ সংকট স্বাস্থ্য খাতে আমাদের যে অব্যবস্থাপনা এবং সমন্বয়হীনতা রয়েছে, তা আবারও স্পষ্টভাবে আমাদের সামনে তুলে ধরেছে। তাই স্বাস্থ্য খাতের উন্নতির বিষয়টি সামগ্রিকভাবে দেখা উচিত। আর সেখানে পৌঁছানোর জন্য আমাদের দীর্ঘ এবং কঠিন পথ পাড়ি দিতে হবে ।
ড. ফাহমিদা খাতুন: নির্বাহী পরিচালক, সেন্টার ফর পলিসি ডায়ালগ (সিপিডি)।


